Operatia
Puteţi accesa direct secţiunea de care sunteţi interesaţi:
Tehnicile chirurgicale
După cum probabil ştiţi deja, singura modalitate de rezolvare a malformaţiilor existente în hipospadias este tratamentul chirurgical, tratament prin care se restabileşte anatomia şi funcţia normală a penisului şi uretrei. Vârsta optimă pentru operaţie este cuprinsă între 6 luni şi 12 luni. În acest interval băieţelul suportă cel mai bine intervenţia operatorie pe care nu o conştientizează şi deci nu vor rămâne sechele psihoafective legate de existenţa aceastei malformaţii, şi de rezolvarea ei chirurgicală. Tot la această vârstă capacitatea de vindecare a ţesuturilor este mai bună şi băieţelul este mai uşor de îngrijit în perioada postoperatorie.
Tehnicile chirurgicale pe care le folosesc în cadrul operaţiei pentru hipospadias sunt adaptate particularităţilor fiecărui copil în parte, în scopul realizării următoarelor obiective:
- îndreptarea penisului, prin deflectare sau corporoplastie
- învelirea capătului distal al uretrei existente cu ţesutul spongios situat lateral de uretră la acest nivel, prin spongioplastie şi reconstrucţia uretrei până la vârful penisului, prin uretroplastie
- reconstrucţia unui gland cu aspect normal în jurul capătului distal al uretrei construite ( neouretră ) , prin glanduloplastie
- refacerea continuităţii ventrale a prepuţului prin prepuţoplastie (doar atunci când doriţi şi este posibil)
- desfiinţarea bifidităţii şi a eventualei transpoziţii scrotale prin scrotoplastie, atunci când aceste anomalii există
Tehnicile actuale utilizate în chirurgia hipospadiasului primar (neoperat) îmi permit, în majoritatea cazurilor, să rezolv hipospadiasului printr-o singură operaţie (uretroplastie într-un timp) prin care corectez toate anomalile existente. Doar în cazurile grave de hipospadias primar (perineal, scrotal, penoscrotal) poate fi necesar să fac o reconstrucţie prin două operaţii distanţate la 6 luni (uretroplastie în doi timpi). De asemenea, în cazurile de hipospadias cu multe operaţii anterioare urmate de eşec sau complicaţii, poate fi necesară o uretroplastie în doi timpi datorită deteriorării ţesuturilor peniene folosesite în reconstrucţia anterioară.
Operaţia pentru hipospadias este compusă din tehnici chirurgicale pe care le efectuez pe rând , pentru realizarea obiectivelor menţionate. Corect indicate şi executate aceste tehnici permit obţinerea unei funcţii şi al unui aspect estetic asemănătoare cu cele ale unui penis normal.
Să le luăm pe rând pe fiecare:
Deflectarea. Constă în completarea deficitului de piele de pe faţa ventrală a penisului prin mobilizarea pielii de pe faţa dorsală , atunci când acest deficit determină încurbarea ventrală a penisului. Deflectarea penisului încurbat o fac în cadrul operaţiei pentru rezolvara hipospadiasului şi nu ca o operaţie separată. Această procedură chirurgicală nu afectează lungimea penisului.
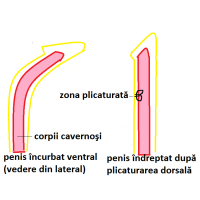
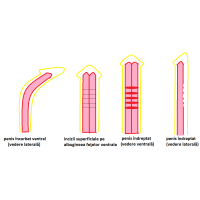
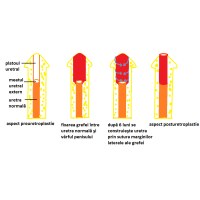
Corporoplastia. Este necesară atunci când încurbarea penisului este datorată dezvoltării insuficiente a albugineei care formează faţa ventrală a corpilor cavernoşi. Prin corporoplastie egalizez lungimea celor două feţe ale corpilor cavernoşi ceea ce face ca penisul să fie drept în timpul erecţiei. Când încurbarea penisului este mai mică de 30 grade, diferenţa de lungime între cele două feţe este mică, astfel că egalizarea lor prin plicaturarea albugineei feţelor dorsale a corpilor cavernoşi (Fig 1a), rezultă o scurtare nesemnificativă a penisului. Plicaturarea albugineei o fac în cadrul operaţiei pentru rezolvarea hipospadiasului. Atunci când încurbarea penisului este mai mare de 30 de grade, diferenţa dintre feţele ventrale şi cele dorsale ale corpilor cavernoşi este mare, astfel că plicaturarea albugineei este contraindicată, deoarece ar scurta semnificativ penisul. În aceste situaţii lungesc feţele ventrale a corpilor cavernoşi până la lungimea feţelor dorsale. Acest lucru îl realizez fie prin incizii transversale superficiale la nivelul albugineei feţelor ventrale a corpilor cavernoşi (Fig1b) fie, atunci când primul procedeu nu este suficient, printr-o incizie transversală completă a albugineei la acest nivel şi fixarea în spaţiul creat a unui fragment de ţesut ( grefă ) situat sub suprafaţa pielii (derm) (Fig1c) din regiunea inghinală a copilului. Cele două tipuri de corporoplastii, cu incizii transversale superficiale sau cu grefă din derm, le fac în cadrul primului timp al uretroplastiei, la copiii cu hipospadias proximal, aceste tipuri de hipospadias fiind de regulă însoţite de încurbări ale penisului mai mari de 30 grade.
|
|
|
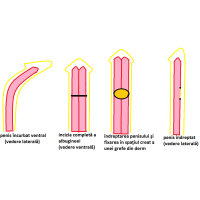
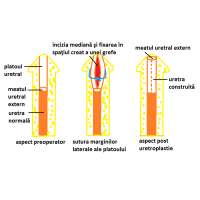
Uretroplastia. Este timpul operator cel mai important şi dificil al operaţiei pentru rezolvarea hipospadiasului, constând în construirea uretrei de la nivelul uretrei normale până la vârful penisului.Când se poate,construcţia uretrală o fac printr-o singură operaţie (uretroplastie într-un timp), folosind segmentul de uretră care nu s-a tubularizat (platoul uretral) şi/sau pielea penisului.Când aceste ţesuturi sunt insuficiente, sau nu sunt utilizabile, construiesc uretra din grefe recoltate din mucoasa bucală (buza inferioară şi/sau obraji), în această situaţie fiind necesare două intervenţii chirurgicale (uretroplastia în doi timpi). În primul timp fixez grefele pe faţa ventrală a penisului, de la capătul uretrei normale până la vârful penisului, urmând ca după 6 luni, din aceste grefe să construiesc segmentul uretral nedezvoltat. Cel mai frecvent folosesc uretroplastiile într-un timp, deoarece prin acestea pot rezolva tipurile de hipospadias distal care, după cum am văzut, sunt în proporţie de 80%.Dintre acestea, cele mai frecvente tehnici chirurgicale folosite în prezent, peste tot în lume, sunt : uretroplastia prin tubularizarea platoului uretral după incizia mediană a acestuia (TIP: Tubularized Incised Plate), tehnică propusă de Warren T. Snodgrass în urmă cu 20 de ani(Fig. 2a) şi uretroplastia prin tubularizarea platoului uretral după incizia mediană a acestuia şi fixarea în spaţiul creat a unei grefe din prepuţ sau mucoasa buzei inferioare(Fig.2b). Şi eu folosesc aceste tehnici operatorii la majoritatea copiilor cu hipospadias distal, cu rezultate funcţionale şi estetice foarte bune. Uretroplastia în doi timpi o folosesc la majoritatea copiilor cu forme de hipospadias proximal precum şi la copiii cu multiple intervenţii eşuate pentru hipospadias (Fig 2c).
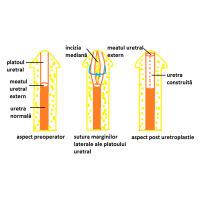
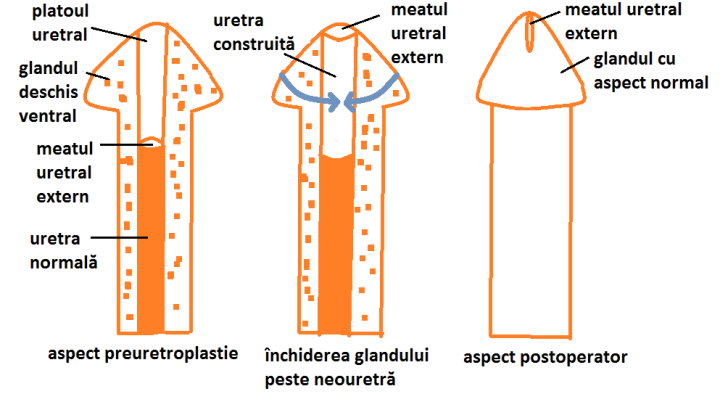
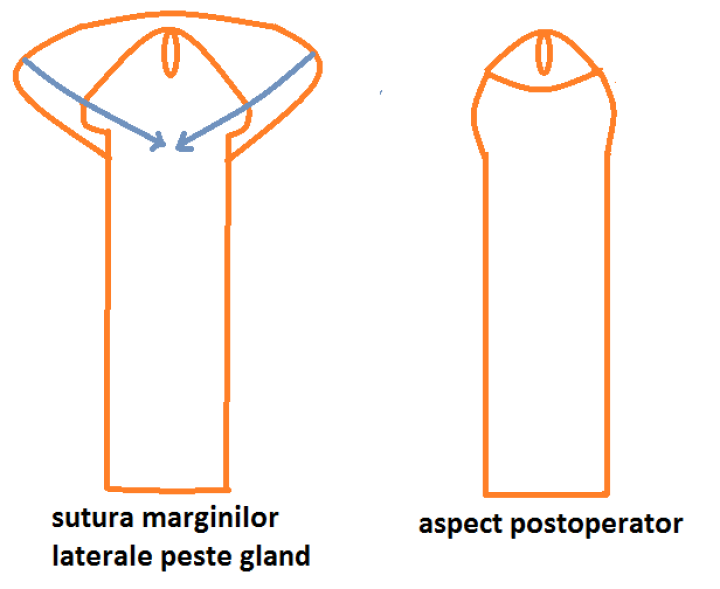
Glanduloplastia. În hipospadias, datorită nedezvoltării uretrei la acest nivel, glandul este plat, deschis ca o carte. Construcţia uretrei la acest nivel este urmată de înfăşurarea acesteia de gland, care va avea în vârf meatul uretral extern sub forma unei fante verticale prin care urina se va evacua sub forma unui jet compact (Fig.3). Pe de altă parte, în afară de componenta funcţională, glanduloplastia are şi o componentă estetică contribuind la aspectul normal al penisului.
Prepuţoplastia. Prin acest timp operator stabilesc continuitatea ventrală a prepuţului, după glanduloplastie (Fig 4). Prepuţoplastia o fac atunci când doriţi acest lucru şi prepuţul nu a fost folosit pentru uretoplastie.În aceste cazuri, prepuţoplastia o efectuez ca timp operator în cadrul operaţiei pentru hipospadias şi nu ca o operaţie separată,acest lucru neafectând în nici un fel evoluţia favorabilă a operaţiei.
Scrotoplastia. Acest timp chirurgical îl fac ca ultim timp al operaţiei pentru hipospadias şi constă în corectarea bifidităţii scrotale şi/sau transpozitiei scrotale atunci când aceste anomalii există.
Complicaţiile postoperatorii
Ca orice operaţie, şi operaţia pentru hipospadias prezintă riscul apariţiei complicaţiilor ulterioare. Gradul de risc depinde în mare măsură de cei trei factori menţionaţi în pagina Acasă: Chirurgul, Momentul operaţiei şi Spitalul în care are loc operaţia . Dintre aceşti factori Chirurgul are rolul decisiv privind scăderea riscului de apariţie a complicaţiilor postoperatorii. Nici un chirurg însă, nu poate elimina complet acest risc, deoarece rezultatul operaţiei depinde, pe lângă măiestria chirurgului, şi de capacitatea de vindecare a ţesuturilor implicate în procesul de reconstrucţie chirurgicală. Acestă capacitate de vindecare a ţesuturilor este crescută la vârste mici, de aici importanţa alegerii Momentului operaţiei la aceste vârste, şi este scăzută la copiii cu hipospadias proximal şi la copiii cu multiple operaţii anterioare eşuate pentru hipospadias, ceea ce face ca,în aceste situaţii, riscul de apariţie a complicaţiilor să fie mai ridicat.Un rol important în apariţia complicaţiilor îl are şi Spitalul în care are loc operaţia, prin dotarea materială şi personalul medical calificat în îngrijirea copiilor cu hipospadias.
Să trecem în revistă aceste complicaţii, în ordinea frecvenţei apariţiei:
- Fistula uretrală
- Dehiscenţa glandului
- Strictura uretrală
- Fimoza
- Dehiscenţa prepuţului
- Diverticulul uretral
- Persistenţa încurbării penisului
- Aspect inestetic
Fistula uretrală. Constă în apariţia unei comunicări între uretra construită (neouretra) şi exterior. De obicei apare imediat sau la scurt timp după scoaterea sondei, şi se poate recunoaşte prin evacuarea urinii şi prin alt loc decât prin neomeatul uretral extern situat la vârful penisului. Mărimea comunicării variază de la un orificiu punctiform până la un orificiu mare prin care se poate vedea uretra.În cazul operaţiilor pentru hipospadiasul primar(neoperat anterior), riscul de apariţie a fistulei uretrale este cuprins între 2% şi 3% pentru hipospadiasul distal şi în jur de 10% pentru cel proximal. În cazul operaţiilor pentru hipospadias recidivat şi complicat după multiple operaţii anterioare riscul de apariţie a fistulei uretrale poate ajunge în jur de 20%. Rezolvarea fistulei se poate face fie prin desfiinţarea traiectului fistulos, fie printr-o într-o nouă uretroplastie, în funcţie de mărime, localizarea sau o eventuală asociere cu o strictură uretrală situată distal.
Dehiscenţa glandului. Reprezintă revenirea glandului la aspectul preoperator, datorită lipsei de cicatrizare la nivelul suturilor care se fac în timpul glanduloplastiei. Totodată se desface şi neouretra în porţiunea care a fost înfăşurată de gland, astfel că neomeatul uretral extern se află sub glandulul dehiscent. Rata de apariţie a acestei complicaţii este în jur de 1%, iar rezolvarea ei constă într-o nouă uretroplastie.
Strictura uretrală. Constă în îngustarea parţială sau a întregii neouretre. Acestă complicaţie apare în timp, după scoatera sondei şi se recunoaşte prin reducerea progresivă a grosimii jetului urinar. Strictura uretrală se poate stabiliza spontan sau se poate accentua până la urinatul cu picătura şi semne de urinat cu efort din partea copilului.Diagnosticul se confirmă prin verificarea calibrului neouretrei cu o sondiţă, după introducerea unui gel anestezic. În cazurile uşoare sondiţa poate dilata zona stenozată. În cazul în care stenoza reapare sau în cazul stricturilor severe (în care nu se poate depăşi cu sondiţa zona stenozată), este necesară o intervenţie operatorie în care se incizează ventral zona stenozată, urmând ca ulterior să se facă o nouă uretroplastie. Rsicul de apariţie a stricturii la nivelul neouretrei este cuprins între 1% şi 2%.
Fimoza. Ulterior prepuţoplastiei din cadrul operaţiei pentru hipospadias , în procesul de vindecare a prepuţului, se poate produce o contractare cicatricială a acestuia peste gland care nu permite decalotarea (retragerea prepuţului sub gland). Este o complicaţie rară (sub 1%) care se poate rezolva prin aplicarea unui unguent pe bază de cortizon sau, în caz de eşec, printr-o intervenţie chirurgicală.
Dehiscenţa prepuţului. După prepuţoplastie se poate produce desfacera parţială sau completă a zonei cusute la nivelul prepuţului. În aceste situaţii prepuţul prezintă un orificiu sau respectiv revenirea la aspectul dinainte de operaţie. Este de asemenea o complicaţie rară (sub 1%) care impune o intervenţie chirurgicală (o nouă prepuţoplastie sau circumcizie).
Diverticulul uretral. Este dilataţia unei porţiuni din neouretră. Apare în timp, după scoaterea sondei, şi se manifestă prin dilatarea porţiunii respective în timpul urinării. Dilataţia persistă după urinare, până când segmental uretral dilatat se goleşte de urină, spontan sau prin apăsare de la exterior. Riscul de apariţie este de sub 1% şi singura soluţie de rezolvare este o intervenţie chirurgicală constând în rezecţia diverticului sau o nouă uretroplastie dacă există concomitent o strictură uretrală distală.
Persistenţa încurbării penisului. În cazul în care înainte de operaţie a existat o încurbare ventrală a penisului, care a necesitat corporoplastie în cadrul operaţiei pentru hipospadias, este posibil ca după operaţie să persiste un grad de încurbare care să necesite o nouă corporoplastie.Rata acestui tip de complicaţie este de sub 1%.
Aspectul inestetic. Obectivele operaţiei pentru hipospadias sunt construirea unei uretre de calibru normal până la nivelul vârfului penisului dar şi obţinerea unui aspect estetic al penisului cât mai apropiat de aspectul unui penis normal.Din acest motiv nerealizarea acestui din urmă obiectiv se consideră complicaţie postoperatorie care poate fi rezolvată tot chirurgical.
Toate reintervenţiile pentru rezolvarea complicaţiilor apărute după operaţia pentru hipospadias se pot efectua după 6 luni de la ultima operaţie.
Spitalul de Pediatrie MedLife
În această secţiune vă prezint care sunt etapele pe care le veţi parcurge pentru rezolvarea hipospadiasului băiatului dumneavoastră la Spitalul de Pediatrie MedLife, unde consult şi operez în jur de 140 de copii cu hipospadias pe an, cu o rată a complicaţiilor egală sau sub cele publicate pe plan international, menţionate la secţiunea Complicaţii.
De la început vreau să meţionez că în toate etapele de rezolvare a hipospadiasului la copii, am alături o echipă profesionistă şi devotată, formată din medici specializaţi în chirurgie pediatrică (Dr. Mihaela Avram) şi anestezie şi terapie intensivă la copii (Dr. Luminița Ilie), precum şi asistente la Blocul Operator şi Secţia de îngrijire postoperatorie, cu o experienţă deosebită în îngrijirea copilului cu hipospadias.
Deasemenea în cadrul spitalului lucrează medici specializaţi în toate domeniile pediatriei, medici pe care ne putem baza atunci când avem nevoie pentru îngrijirea copilului dumneavoastră.
Pe lângă acest personal deosebit, spitalul are toate condiţiile materiale necesare tratării în cele mai bune condiţii a copilului dumneavoastră, condiţii similare oricărui spital din vestul Europei.
Pentru consultaţie mă puteţi contacta personal pe telefonul mobil / WhatsApp (+40 723 428 638) sau pe adresa de e-mail (valvoinescu@gmail.com). În cazul în care locuiţi departe de Bucureşti, este posibil să fac o evaluare a situaţiei băieţelului dumneavoastră pe baza unor fotografii şi date medicale pe care mi le puteţi trimite pe WhatsApp sau e-mail.
După această consultaţie veţi şti:
- ce tip de hipospadias are băieţelul dumneavoastră precum şi anomaliile asociate
- pregătirea preoperatorie
- ce tip de operaţie se preconizează (decizia finală urmând să fie luată în timpul operaţiei)
- îngrijirea postoperatorie
- eventualele complicaţii posibile şi modalitatea lor de rezolvare
- costurile aferente
În cazul în care doriţi vă operez băieţelul, vă fac o programare care este introdusă în baza de date a spitalului. Cu o săptămană înainte de ziua programată pentru operaţie veţi fi sunaţi de la recepţia spitalului pentru a confirma venirea pentru operaţie şi pentru a vi se comunica analizele necesare (pe care le puteţi face în localitatea de domiciliu) şi documentele medicale.Deasemenea în perioada preoperatorie vă stau la dispoziţie ( direct , prin telefon sau e-mail) pentru eventuale lămuriri suplimentare sau modificări apărute în starea de sănătate a băieţelului.
Pregatirea preoperatorie
Analizele din sânge se recolteaza cu 1- 2 saptamani inaintea operaţiei şi constau în: hemograma, coagulograma (APTT, PT, AP, INR) , fibrinogen, glicemie, uree, creatinina, TGO şi TGP
Consultul pediatric se face în săptămâna premergatoare intervenţiei, când copilul va fi consultat de catre medicul care îl are în grijă şi care îi va elibera un aviz cu menţiunea "sanatos clinic în momentul examinarii".
Consultul preanestezic este obligatoriu înaintea intervenţiei chirurgicale, în zilele premergătoare acesteia, cu excepţia copiilor cu domiciliul în afara Bucureştiului, care vor fi văzuţi de medicul anestezist în dimineaţa operaţiei. Totuşi, în cazul copiilor cu probleme cronice de sănătate este necesar să mă contactaţi telefonic pentru a decide o eventuală evaluare suplimentară înainte de ziua operaţiei.
Este OBLIGATORIU să opriţi administrarea de alimente şi lichide înaintea inervenţiei chirurgicale, dupa cum urmeaza: lichidele clare (apa, ceai) se opresc cu 3 ore inainte, laptele matern cu 4-5 ore inainte, laptele praf şi alte alimente solide cu minim 6 ore înaintea intervenţiei.
ATENTIE !!! Veţi urmări cu atenţie starea de sănătate a copilul în zilele premergatoare operatiei, şi veţi măsura temperatura intrarectal în seara dinainte şi în dimineaţa operaţiei. Orice modificare a stării de sănătate (febra, semne de raceala, scaune modificate, vărsături) impune amânarea intervenţiei chirurgicale până la restabilirea stării de sănătate a copilului.
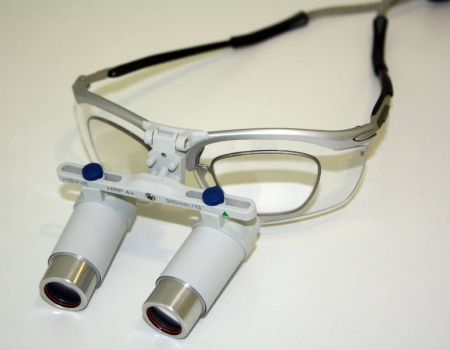
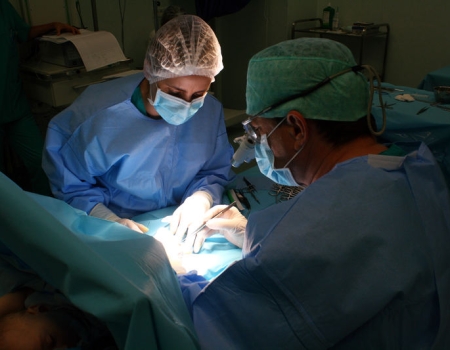
În timpul operaţiei folosesc lupe care măresc imaginea de 4 ori şi instrumentar special de microchirurgie şi materiale de sutură adecvate.
 |
 |
După operaţie pun o sondiţă uretrovezicală sau un tubuleţ vezical introdus percutanat, prin care se va evacua urina în perioada postoperatorie. Totodată pun un pansament compresiv care se menţine 24 ore.
A doua zi (prima zi postoperator) pansăm împreună băieţelul şi vă arăt aspecte legate de îngijirea postoperatorie la domociliu, după care puteţi pleca acasă în deplină siguranţă. Îngrijirea la domiciliu constă doar în administrarea medicaţiei pe gura, supravegherea permeabilităţii sondiţei sau tubuleţului şi schimbarea pansamentului la 2-3 zile. Pansamentele necesare postoperator sunt uşor de făcut la domiciliu de către orice părinte
Sondiţa uretrovezicală sau tubuleţul vezical introdus percutanat se evacuează între 2 pampers la copii mici, astfel că nu este necesar racordarea lor la pungă. Astfel copilul are libertate deplină de mişcare şi joacă. Extregerea lor se face după 7 zile de la operaţie în Ambulatorul Spitalului de Pediatrie sau în localitatea de domiciliu (acolo unde este posibil) urmând ca în această situaţie să îmi trimiteţi fotografii pe WhatsApp sau e-mail cu aspectul penisului.
Pe toată perioada postoperatorie vă stau la dispoziţie prin telefonic (0040 723 428 638) sau direct, pentru orice nelămurire aveţi legată de evoluţia postoperatorie a băieţelului dumneavoastră. Toate controalele postoperatorii efectuate în următoarele 3 luni sunt gratuite.
 |
 |
 |
 |
 |
 |
 |